欧洲皮肤病和性病学杂志(Journal of the European Academy of Dermatology & Venereology)发表中国团队关于疣状表皮痣的蛋白组学研究结果!

安徽医科大学皮肤病研究所张学军教授和朱启星教授为论文共同通讯作者,安徽医科大学博士生袁涛和蔡明龙为论文第一作者。疣状表皮痣的蛋白组学研究未见报道,在张学军教授和朱启星教授的指导下,通过对疣状表皮痣的皮损进行蛋白组学分析,鉴定出Involucrin、NDUFA4、Loricrin、Filaggrin、S100A7、Desmocolin -3、BRAF和Keratin, type II cytoskeletal 6A等与其发病机制密切相关,涉及到相关的病理生理机制可能与皮肤屏障功能障碍、表皮细胞过度增殖、免疫炎症、氧化磷酸化等有关。本文的科学研究价值在于国际上首次采用蛋白组学技术对疣状表皮痣进行发病机制研究,为下一步功能实验奠定基础。

疣状表皮痣属于一种良性皮肤肿瘤,但具有皮损累及范围广、皮损进展及炎性皮损常常伴有显著的瘙痒感等特点,部分患者皮损上可继发鳞癌、基底细胞癌等恶性肿瘤。疣状表皮痣在皮肤科门诊较为常见,本文对其总结描述如下:
1. 病名和分型
疣状表皮痣目前的临床诊断名称极不规范,同病异名较多,可达数10种,常见的有疣状痣、表皮痣、单侧痣、线状痣等。在临床类型上,主要分为局限型、炎性线性疣状表皮痣(Inflammatory linear verrucous epidermal nevus,ILVEN)和系统型,当疣状表皮痣合并系统症状时称之为表皮痣综合征(Epidermal Nevus Syndrome,ENS)。
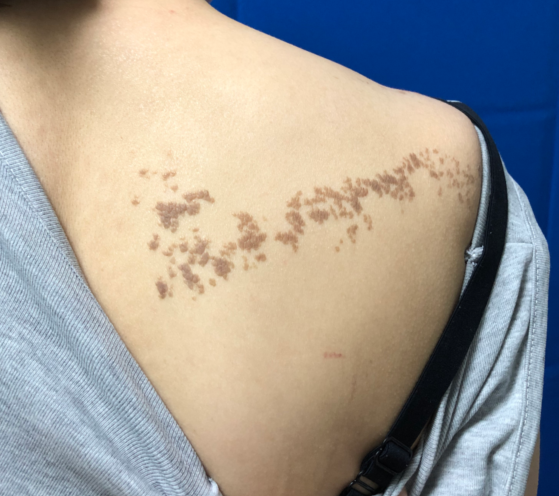
局限型
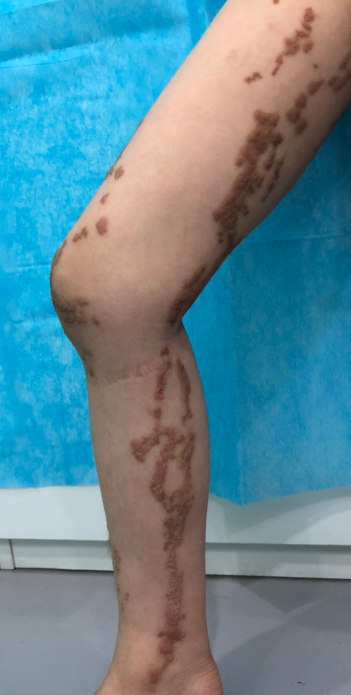
炎性线性疣状表皮痣
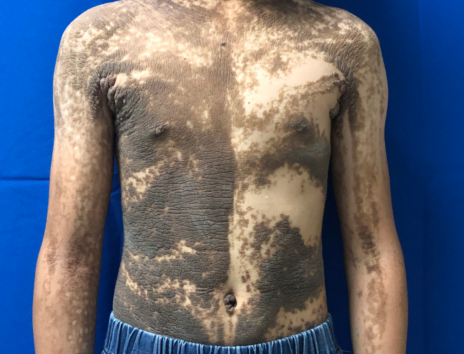
系统型
2. 临床表现
皮损通常在出生时或出生后不久发病,部分患者皮损在学龄期、青春期或孕期加速生长。疣状表皮痣临床表现主要为密集的乳头瘤样或角化过度性的丘疹,颜色可为正常肤色、红色、棕褐色至黑色,境界清楚,皮疹触之较硬,皱襞处皮疹常因汗液浸渍而较软。炎性线性疣状表皮痣常常沿着机体Blascko线分布,与线状银屑病等较为类似。
3. 发病机制
目前关于疣状表皮痣的相关发病机制研究也仅仅从基因层面进行探讨,且均为小样本量研究。目前认为 K10基因突变、FGFR3基因突变、GJA1基因突变、RAS基因突变及PIK3CA基因突变等可能与疣状表皮痣的发病机制有关,但不同文献报道结果差异较大,甚至相互矛盾。
4. 治疗
目前为止对于疣状表皮痣尚无统一标准的治疗方法,目前文献报道其临床治疗上大致以手术切除为主。手术切除是治疗皮肤病较为常用的手段,对于局限性皮损或最终可设计成皮瓣的皮损,手术切除至皮肤皮下脂肪层后,患者皮损得以全部切除,复发可能性几乎为零。其他治疗手段如激光(308 nm 准分子激光、二氧化碳激光与铒激光、皮秒532 nm钕掺杂钇铝石榴石激光等)、维生素D衍生物或糖皮质激素乳膏外用、系统口服或外用维A酸类乳膏、抗肿瘤坏死因子(TNF)-α 制剂 Etanercept 等也有一定疗效,但大多数文献报道均为个案报道,样本量较小,临床疗效值得进一步探讨。在日常护理中,可外用皮肤保湿剂滋润皮肤,减轻角质化。
